Sclerosi multipla
| Sclerosi multipla | |
|---|---|
 | |
| Specialità | neurologia |
| Classificazione e risorse esterne (EN) | |
| OMIM | 612594, 612596 e 612595 |
| MeSH | D009103 |
| MedlinePlus | 000737 |
| eMedicine | 1146199, 1214270 e 342254 |
| GeneReviews | Panoramica |
| Sinonimi | |
| Sclerosi a placche Sclerosi disseminata Polisclerosi | |
La sclerosi multipla (SM), chiamata anche sclerosi a placche, sclerosi disseminata o polisclerosi, è una malattia autoimmune cronica demielinizzante, che colpisce il sistema nervoso centrale causando un ampio spettro di segni e sintomi. La malattia ha una prevalenza che varia tra i 2 e 150 casi per 100 000 individui. È stata descritta per la prima volta da Jean-Martin Charcot nel 1868.
Le cellule nervose trasmettono i segnali elettrici, definiti potenziale d'azione, attraverso lunghe fibre chiamate assoni, i quali sono ricoperti da una sostanza isolante: la guaina mielinica. Nella malattia, le difese immunitarie del paziente attaccano e danneggiano questa guaina. Quando ciò accade, gli assoni non sono più in grado di trasmettere efficacemente i segnali.
Il nome sclerosi multipla deriva dalle cicatrici (sclerosi, meglio note come placche o lesioni) che si formano nella sostanza bianca del midollo spinale e del cervello. Anche se il meccanismo con cui la malattia si manifesta è stato ben compreso, l'esatta eziologia è ancora sconosciuta. Le diverse teorie propongono cause sia genetiche, sia infettive; inoltre sono state evidenziate delle correlazioni con fattori di rischio ambientali.
La malattia può manifestarsi con una vastissima gamma di sintomi neurologici e può progredire fino alla completa disabilità fisica e cognitiva. La sclerosi multipla può assumere varie forme tra cui quelle recidivanti e quelle progressive.
Al 2023 non esiste una cura nota. Alcuni trattamenti farmacologici sono disponibili per evitare nuovi attacchi e prevenire le disabilità. La prognosi è difficile da prevedere e dipende da molti fattori, mentre la speranza di vita è di circa da 5 a 10 anni inferiore a quella della popolazione sana.
Indice
- 1 Storia
- 2 Epidemiologia
- 3 Eziologia
- 4 Fisiopatologia
- 5 Anatomia patologica
- 6 Clinica
- 7 Diagnosi
- 8 Trattamento
- 9 Prognosi
- 10 Stato della ricerca
- 11 Note
- 12 Bibliografia
- 13 Voci correlate
- 14 Altri progetti
- 15 Collegamenti esterni
Storia

Una delle prime descrizioni cliniche della sclerosi multipla è attribuita a William MacKenzie (1791-1868), un oculista scozzese. MacKenzie, nel 1840, documentò il caso di un ragazzo di 23 anni che, dopo aver accusato dei disturbi alla vista fu ricoverato al St Bartholomew's Hospital di Londra a causa di una paralisi progressiva. Durante il ricovero, il giovane paziente soffrì di disartria e incontinenza urinaria. Secondo gli appunti di MacKenzie, la maggior parte dei sintomi scomparvero dopo due mesi.
Nel 1868, il neurologo francese Jean-Martin Charcot (1825-1893) fu il primo a riconoscere la sclerosi multipla come un'entità nosologica a parte. Riassumendo i risultati dei precedenti studi e aggiungendo le sue osservazioni cliniche e patologiche, Charcot la denominò "malattia a placche sclerose". I tre segni della sclerosi multipla che identificò, oggi noti come triade di Charcot, sono: nistagmo, tremore intenzionale e parola scandita. Tuttavia questi non sono le uniche manifestazioni cliniche: Charcot osservò anche alcuni cambiamenti cognitivi, descrivendo nei suoi pazienti un "indebolimento marcato della memoria" e di "concetti che si formano lentamente".
Prima di Charcot, Robert Carswell (1793-1857), un professore inglese di patologia, e Jean Cruveilhier (1791-1873), insegnante francese di anatomia patologica, avevano descritto e illustrato molti dei dettagli clinici della malattia, ma non la identificarono come una condizione a sé stante. In particolare, Carswell descrisse "una lesione notevole del midollo spinale accompagnata da atrofia". Grazie al microscopio, il patologo svizzero Georg Eduard Rindfleisch (1836-1908) osservò, nel 1863, che l'infiammazione associata alle lesioni si distribuisce attorno ai vasi sanguigni.
Dopo la descrizione di Charcot, Eugène Devic (1858-1930), Jozsef Balo (1895-1979), Paul Ferdinand Schilder (1886-1940) e Otto Marburg (1874-1948) descrissero le varianti particolari della malattia. Durante tutto il XX secolo vi fu un importante sviluppo di teorie circa la causa e la patogenesi della sclerosi multipla, mentre i trattamenti efficaci cominciarono a essere utilizzati a partire dagli anni novanta.
Casi storici
Vi sono diversi resoconti storici di persone che hanno vissuto antecedentemente alla prima descrizione di Charcot e che probabilmente soffrivano dalla malattia.
Alcune fonti storiche parlano di una giovane donna di nome Halldora, che viveva in Islanda verso la fine dell'XI secolo, che improvvisamente perse la vista e la mobilità, ma, dopo aver pregato i santi, guarì in sette giorni.Santa Liduina di Schiedam (1380-1433), una suora olandese, può essere considerata una delle prime pazienti in cui la malattia sia identificabile chiaramente. Dall'età di 16 anni fino alla sua morte avvenuta a 53, soffrì di dolori intermittenti, debolezza delle gambe e perdita della vista, sintomi tipici della sclerosi multipla. Entrambi i casi hanno portato all'ipotesi dell'esistenza di un "gene vichingo" per la diffusione della malattia.
Quasi certamente soffriva della malattia Augusto Federico d'Este (1794-1848), figlio di Augusto Federico di Hannover e di Lady Augusta Murray, e nipote di Giorgio III del Regno Unito. Lasciò infatti un diario che descrive dettagliatamente i suoi ventidue anni di convivenza con la patologia. Il racconto inizia nel 1822 e termina nel 1846. I sintomi si manifestarono per la prima volta a 28 anni con una improvvisa e transitoria perdita della vista (amaurosi fugace) dopo il funerale di un amico. Durante il decorso della malattia, sviluppò debolezza alle gambe, goffaggine nell'uso delle mani, intorpidimento, vertigini, disturbi della vescica urinaria e disfunzione erettile. Dal 1844 fu costretto ad usare una sedia a rotelle. Nonostante la malattia, continuò ad avere una visione ottimistica della vita.
Epidemiologia

200-240
150-200
100-150
0-100
Dato non conosciuto
La sclerosi multipla presenta una prevalenza che varia tra i 2 e 150 casi ogni 100 000 individui, a seconda del paese o della specifica popolazione. Si stima che la malattia colpisca circa 2,8 milioni di persone nel mondo, mezzo milione in Europa e circa 127.000 in Italia. La regione italiana più colpita è la Sardegna. Uno studio ha evidenziato che, nei soli Stati Uniti d'America, vi siano stati da circa 250 000 a 350 000 casi di sclerosi multipla nel corso del 1990.
Studi epidemiologici basati sulle popolazioni e sulle aree geografiche sono stati molto utilizzati per approfondire le conoscenze sulla malattia e hanno portato alla proposta di diverse teorie eziologiche.
La sclerosi multipla esordisce solitamente negli adulti intorno ai 30 anni, ma può comparire anche nei bambini, sebbene il sottotipo primitivamente progressivo sia più comune nelle persone intorno ai cinquant'anni . Come per molte malattie autoimmuni, la condizione è più comune nel sesso femminile, con un rapporto di circa 3 a 1 rispetto ai maschi. Nei bambini, il rapporto di incidenza tra i sessi è maggiore, mentre negli individui con un'età superiore ai 50 anni, la malattia colpisce maschi e femmine in proporzioni quasi equivalenti.
Si è riscontrato che le popolazioni che vivono vicino all'equatore vengono colpite con minor probabilità dalla sclerosi multipla. Per spiegare almeno in parte l'esistenza di questa differenza di incidenza, è stato proposto che il clima, la mancanza di luce solare e la ridotta assunzione di vitamina D, possano essere fattori responsabili della malattia. Tuttavia, vi sono importanti eccezioni a questo modello, con variazioni nei tassi di prevalenza riscontrati nel tempo e, in generale, questa tendenza potrebbe scomparire. Ciò indica che altri fattori, come l'ambiente o la genetica, devono essere presi in considerazione per spiegare l'origine della sclerosi multipla. Essa è, inoltre, più comune nelle regioni con popolazioni del nord Europa.
Diffusione in alcuni gruppi etnici
Nelle regioni in cui la malattia è comune, alcuni gruppi etnici sono comunque a basso rischio, tra cui i Sami, i turkmeni, gli amerindi, gli Hutteriti canadesi, gli africani e i Māori della Nuova Zelanda.
Eziologia
Molto probabilmente, la sclerosi multipla è causata da una combinazione di fattori genetici, ambientali e infettivi, ed eventualmente da altri fattori come alcune patologie vascolari. Studi epidemiologici della malattia hanno fornito indicazioni sulle possibili cause. Le teorie cercano di combinare i dati noti in spiegazioni plausibili, ma nessuna di queste si è rivelata definitiva.
Genetica

La sclerosi multipla non è considerata una malattia ereditaria. Tuttavia, una serie di variazioni genetiche hanno dimostrato la capacità di aumentare il rischio di sviluppare la malattia. Esiste una certa relazione tra il rischio di contrarre la malattia e l'appartenenza ad un gruppo etnico.
Il rischio risulta più elevato nei parenti di una persona affetta rispetto alla popolazione generale, in particolare nel caso di fratelli, genitori e figli. La sclerosi multipla ha un tasso complessivo di ricorrenza familiare del 20%. Nel caso dei gemelli monozigoti, la concordanza si verifica solo in circa il 35% dei casi, mentre si scende a circa il 5% nel caso di semplici fratelli. Ciò a indicare che, in parte, è un tratto quantitativo. Inoltre, la malattia sembra essere più comune in alcuni gruppi etnici rispetto ad altri.
Oltre agli studi familiari, specifici geni sono stati associati alla sclerosi multipla. Alterazioni dell'antigene leucocitario umano (HLA), un gruppo di geni situati nel cromosoma 6 che codificano per il complesso maggiore di istocompatibilità (MHC), sono correlate a un aumento della probabilità di sviluppare la malattia. Il dato più consistente è l'associazione tra la malattia e gli alleli HLA-DR15 e HLA-DQ6. Altri loci hanno mostrato un effetto protettivo, come HLA-C554 e HLA-DRB1*11.
Fattori ambientali
Diversi fattori ambientali, di origine sia infettiva sia non infettiva, sono stati proposti come fattori di rischio per lo sviluppo di sclerosi multipla. Anche se alcuni di essi sono in parte modificabili, gli studi clinici finora realizzati non hanno determinato con certezza se la loro eliminazione può aiutare a prevenire la malattia.
La sclerosi multipla è più comune nelle persone che vivono lontano dall'equatore, anche se esistono molte eccezioni. La diminuita esposizione alla luce solare è stata collegata con un maggiore rischio di sviluppare la sclerosi multipla. Si ipotizza che la diminuzione della produzione e dell'assunzione di vitamina D possa spiegare il rischio più elevato tra i soggetti meno esposti al sole.
I fattori ambientali riscontrati durante l'infanzia possono svolgere un ruolo importante nello sviluppo della sclerosi multipla negli anni successivi. Diversi studi effettuati su migranti mostrano che se la migrazione avviene prima dei 15 anni di età, il migrante acquisisce il rischio di malattia della nuova area, mentre, se la migrazione avviene in età successive, l'immigrato mantiene il rischio relativo al suo paese d'origine. Tuttavia, l'età geografica del rischio di sviluppare la sclerosi multipla può estendersi su un più ampio lasso di tempo. È stata inoltre dimostrata una relazione tra la stagione di nascita e la sclerosi multipla, il che dà sostegno alla correlazione con la luce solare e la vitamina D. Per esempio, i nati a novembre hanno meno probabilità di contrarre la malattia rispetto ai nati in maggio.
Un grave stress può essere un fattore di rischio, anche se le prove sono deboli. È stato dimostrato che il fumo è un fattore di rischio indipendente per lo sviluppo della sclerosi multipla. La correlazione con esposizioni professionali ad agenti ambientali, soprattutto tossine e solventi, è stata ampiamente valutata; tuttavia non è stato possibile formulare chiare conclusioni. Sono state indagate le vaccinazioni come fattori causali della malattia; tuttavia, la maggior parte di questi studi non mostra alcuna associazione. Sono stati valutati molti altri possibili fattori di rischio, come la dieta e l'assunzione di ormoni, ma la loro correlazione con la malattia è risultata "scarsa e poco convincente".
Statisticamente, la gotta si verifica meno di quanto ci si aspetterebbe nelle persone con sclerosi multipla e bassi livelli di acido urico sono stati trovati nei pazienti affetti rispetto agli individui normali. Ciò ha portato alla teoria che l'acido urico possa proteggere dallo sviluppo della malattia, anche se la sua rilevanza non è nota.
Infezioni
Sono stati proposti molti microorganismi quali potenziali fattori infettivi scatenanti la sclerosi multipla, ma nessuno di essi è stato dimostrato esserne responsabile.John Kurtzke analizzò l'incidenza della sclerosi multipla nelle Isole Fær Øer: in queste isole, situate a nord della Scozia, quindi in una zona geograficamente ad alta incidenza della malattia, non sono riportati casi praticamente fino al 1943. In seguito si verificarono diversi picchi di incidenza, negli anni cinquanta, sessanta e ottanta, come si osserva usualmente nelle epidemie. Inoltre, ulteriori studi hanno messo in evidenza che la migrazione in età infantile è correlata al rischio di sviluppare la malattia. Questi dati hanno portato alla teoria che l'origine della sclerosi multipla sia dovuta a qualche tipo di infezione da microorganismi.

Vi è un certo numero di meccanismi proposti per spiegare l'eziologia infettiva della sclerosi multipla, tra cui l'ipotesi dell'igiene e l'ipotesi di prevalenza. L'ipotesi dell'igiene propone che l'esposizione precoce ai vari agenti infettivi sia un fattore protettivo contro la sclerosi multipla, ritenendo essa una risposta a un successivo incontro con tali agenti. L'ipotesi della prevalenza propone che la malattia sia dovuta a un agente patogeno più comune nelle regioni ad alta prevalenza di sclerosi multipla; si suppone che questo patogeno nella maggior parte dei soggetti provochi un'infezione asintomatica persistente e che dopo numerosi anni e solo in pochi casi comporti la demielinizzazione degli assoni. L'ipotesi dell'igiene ha ricevuto un sostegno maggiore rispetto all'ipotesi della prevalenza.
Le prove che i virus possano essere tra le cause di malattia comprendono una loro presenza nella maggior parte dei pazienti con bande oligoclonali nel liquido cerebrospinale, l'associazione di diversi virus con l'encefalomielite umana e alcuni esperimenti di induzione della demielinizzazione in animali attraverso l'infezione virale. Gli Herpesviridae sono un gruppo di virus candidati a essere correlati con la sclerosi multipla. Gli individui che non sono mai stati infettati dal virus di Epstein-Barr presentano un rischio ridotto e quelli che lo contraggono da adolescenti hanno un rischio maggiore rispetto a quelli che lo hanno contratto in età più giovane. Anche se alcuni considerano che ciò vada contro l'ipotesi dell'igiene, altri ritengono che non vi sia alcuna contraddizione in quanto l'incontro con il patogeno avverrebbe in giovane età e la sua riattivazione all'interno del sistema nervoso centrale sarebbe la causa dello sviluppo della malattia. Altre malattie che si ipotizza possano essere correlate alla sclerosi multipla sono il morbillo, la parotite e la rosolia.
Fisiopatologia
Autoimmunologia

Si ritiene che la sclerosi multipla sia una malattia immunomediata causata da una complessa interazione tra la genetica dell'individuo e fattori ambientali non ancora identificati. Inoltre, si pensa che il danno sia causato dal sistema immunitario della persona che attacca il sistema nervoso, probabilmente come risultato di esposizione a una molecola con una struttura simile a una propria dell'individuo stesso.
Lesioni
Il nome "sclerosi multipla" si riferisce alle cicatrici (sclerosi - meglio note come placche o lesioni) che si formano nel sistema nervoso. Più frequentemente le lesioni riguardano le aree di sostanza bianca circostanti i ventricoli cerebrali o situate a livello del cervelletto, del tronco encefalico, dei nuclei della base, del midollo spinale e del nervo ottico. La funzione delle cellule della sostanza bianca è quello di propagare i segnali tra le aree di sostanza grigia, dove si svolge l'elaborazione, e il resto del corpo. Il sistema nervoso periferico viene raramente coinvolto.

Più in particolare, nella sclerosi multipla vi è una distruzione degli oligodendrociti, le cellule responsabili della creazione e del mantenimento di uno strato lipidico noto come guaina mielinica che permette ai neuroni di trasmettere il potenziale d'azione lungo l'assone ad alta velocità. Il risultato della sclerosi multipla è una perdita completa o un assottigliamento della guaina mielinica che avviene con l'avanzare della malattia. Quando la mielina viene persa, un neurone non può più condurre i segnali elettrici in modo efficace. Un processo di riparazione, chiamato rimielinizzazione, avviene nelle fasi precoci della malattia, ma gli oligodendrociti non sono in grado di ricostruire completamente la guaina mielinica delle cellule. Ripetuti attacchi in successione possono comportare processi di rimielinizzazione meno efficaci, fino a quando una cicatrice simile a una placca viene a formarsi intorno agli assoni danneggiati. In letteratura sono stati descritti diversi modelli di lesione.
In un individuo sano la velocità di conduzione dei segnali elettrici neuronali è di 100 m/s, in un individuo affetto dalla sclerosi multipla la velocità scende gradualmente a 5 m/s. La diminuzione, a volte fino all'arresto, della velocità di conduzione dell'impulso nervoso è responsabile dei sintomi e dei segni della malattia, progressivamente ingravescente. Nelle fasi iniziali della malattia, il rallentamento della conduzione può essere dovuto semplicemente all'edema tissutale, che può eventualmente ridursi. In queste fasi iniziali i disturbi neurologici possono dunque regredire parallelamente in seguito al riassorbimento dell'edema. Nella progressione della malattia, quando il rallentamento di conduzione è invece dovuto principalmente alla distruzione della guaina mielinica, il deficit neurologico rimane costante e non vi è possibilità di recupero.
Infiammazione

Oltre alla demielinizzazione, il segno distintivo patologico della malattia è l'infiammazione. Secondo una spiegazione strettamente immunologica della sclerosi multipla, il processo infiammatorio è causato dalle cellule T, una tipologia di linfociti, cellule che svolgono un ruolo importante nelle difese dell'organismo. Nella sclerosi multipla, le cellule T entrano nel cervello attraverso interruzioni della barriera emato-encefalica. Prove su cavie animali dimostrano un ruolo anche delle cellule B in aggiunta a quello delle cellule T nello sviluppo della malattia.
Le cellule T interpretano la mielina come estranea e vi si legano come se fosse un virus, innescando processi infiammatori e stimolando il rilascio di altri componenti del sistema immunitario, come le citochine e gli anticorpi. La loro presenza provoca, nella barriera emato-encefalica, una serie di altri effetti dannosi quali edema, attivazione di macrofagi e attivazione di ulteriori citochine e proteine citotossiche.
Rottura della barriera emato-encefalica
La barriera emato-encefalica è un sistema di capillari che normalmente impedisce l'ingresso di cellule T nel sistema nervoso centrale. Tuttavia, questa può divenire temporaneamente permeabile a questi tipi di cellule. Successivamente, quando la barriera riacquista la propria integrità, tipicamente dopo un'infezione o dopo che un virus è stato debellato, le cellule T rimangono intrappolate all'interno del tessuto cerebrale.
Anatomia patologica

A un esame esterno il cervello non presenta alcuna alterazione riconducibile alla malattia, ma la superficie del midollo spinale può presentare delle irregolarità evidenti. Alla dissezione, nel cervello si evidenziano lesioni disseminate (placche di demielinizzazione) che possono risultare lievemente depresse e che risultano principalmente distribuite nel contesto della sostanza bianca. Le placche, che si formano generalmente attorno ad un vaso venoso sede di intensa vasculite, hanno una dimensione che può variare da frazioni di millimetro a qualche centimetro. Le sedi più frequenti delle placche sono le aree periventricolari (limitatamente alla zona in cui le vene subependimali circondano i ventricoli), le zone adiacenti al corpo calloso, la sostanza bianca del cervelletto e l'acquedotto di Silvio.
Le placche più recenti hanno un colorito rosaceo, sono molli o gelatinose e con contorni sfumati. Si presentano edematose e infiammate (placca acuta attiva). Col passare del tempo ai segni di flogosi si associa la degradazione della mielina (placca cronica attiva) con successiva evoluzione terminale in area cicatriziale con intensa gliosi astrocitaria reattiva (placca cronica silente), caratterizzata da consistenza più dura rispetto al parenchima circostante, colore grigiastro e contorni ben definiti.
Le cellule microgliali svolgono la funzione di cellule che presentano l'antigene e danno inizio alla reazione infiammatoria contro la mielina; questa è sostenuta da numerosi tipi cellulari, quali i linfociti T autoreattivi (CD4 helper-inducer e CD8 cytotoxic-suppressor) attivati, che giungono al tessuto nervoso dalla periferia attraversando la barriera emato-encefalica e producendo citochine pro infiammatorie come il Tumor Necrosis Factor (TNF-α). Altre cellule responsabili dell'infiammazione sono: i monociti, che giungono al tessuto nervoso dalla periferia attraversando la barriera ematoencefalica e fagocitano i frammenti di mielina; i linfociti B residenti, che producono anticorpi; cellule polimorfonucleate, che liberano sostanze citotossiche e citolitiche. La mielina si disgrega in frammenti che vengono successivamente fagocitati da macrofagi e cellule della microglia attivata.
Una volta che il fenomeno infiammatorio si riduce, vi è un tentativo di ripristino della guaina mielinica degli assoni, con un ripristino parziale o completo della funzionalità neuronale. Tuttavia, in seguito a numerosi attacchi ripetuti, è possibile incorrere in un danno neuronale permanente. Altre strutture frequentemente colpite sono i nervi ottici, il chiasma ottico e il midollo spinale.
Clinica

La sclerosi multipla può colpire qualsiasi area del sistema nervoso centrale, essendo clinicamente caratterizzata da una grande varietà di segni e sintomi.
Un malato può presentare quasi ogni sintomo o segno neurologico, come la perdita di sensibilità, formicolio, pizzicore, intorpidimento (ipoestesia e parestesia), ipostenia (debolezza muscolare), clono, spasmi muscolari, difficoltà nel movimento o difficoltà di coordinamento ed equilibrio (atassia), problemi di linguaggio (disartria) e discinesie, per interessamento del cervelletto, o nel deglutire (disfagia). Sono frequenti segni da deterioramento cognitivo che può manifestarsi come demenza corticale, caratterizzata da disinteresse per la malattia e uno stato di euforia, o come sindrome pseudobulbare, con crisi di pianto spastico e di riso. Frequente inoltre è la comparsa di depressione, anche grave, sia come risposta alla riduzione della qualità di vita, sia come manifestazione di un deterioramento del tessuto cerebrale. Vi possono essere anche disturbi della sessualità, come impotenza e perdita di sensibilità.
Possono essere inoltre comuni problemi alla vista come nistagmo, oftalmoplegia internucleare, diplopia e neurite ottica. Quest'ultima è uno dei segni più frequenti all'esordio della malattia e comporta disturbi della visione, come offuscamento dell'immagine accompagnata spesso da dolore nella regione attorno agli occhi o al movimento bulbare. All'esame del campo visivo si può avere presenza di scotoma centrale o, più raramente, emianopsia per flogosi del chiasma ottico o delle vie ottiche; solo raramente si ha la perdita completa della vista.
La malattia può portare anche a difficoltà nel controllo della vescica, con minzione frequente e/o impellente fino all'incontinenza accompagnata, alle volte, dall'incompleto svuotamento della stessa. I problemi intestinali legati alla sclerosi multipla si manifestano con stipsi, diarrea o vera e propria incontinenza fecale.
Due segni clinici sono particolarmente caratteristici, anche se non specifici, della sclerosi multipla: il segno di Uhthoff, un aggravamento dei sintomi esistenti a causa di una esposizione a temperature ambientali più elevate del solito e il segno di Lhermitte, una sensazione di scossa elettrica che percorre la colonna vertebrale e gli arti inferiori in seguito a flessione o, più raramente, in estensione del collo. La scala clinica più utilizzata per indicare la progressione della disabilità e la gravità dei sintomi è la Expanded Disability Status Scale o EDSS, proposta nel 1983 dal neurologo statunitense John Kurtzke.
I sintomi della sclerosi multipla solitamente appaiono in episodici periodi di peggioramento acuto (chiamati ricadute, esacerbazioni, attacchi o "flare-up"), in un peggioramento graduale e progressivo della funzione neurologica o in una combinazione di entrambi. Le ricadute della sclerosi multipla sono spesso imprevedibili, e si verificano senza preavviso e senza evidenti fattori di promozione, con un tasso di frequenza raramente superiore a un episodio e mezzo all'anno. Alcuni attacchi, tuttavia, sono preceduti da inneschi comuni. Le recidive sono più frequenti durante la primavera e l'estate. Infezioni virali, come il raffreddore comune, l'influenza e la gastroenterite, possono aumentare il rischio di recidiva, così come lo stress può scatenare un attacco. La gravidanza influenza la suscettibilità alla ricaduta, con un tasso di recidiva inferiore a uno per ogni trimestre di gestazione. Durante i primi mesi dopo il parto, però, il rischio di recidiva è maggiore. In generale, la gravidanza non sembra influenzare la disabilità a lungo termine. Molti potenziali fattori scatenanti sono stati esaminati e ritenuti non in grado di influenzare i tassi di recidiva della malattia. Non vi sono prove che l'allattamento al seno e la vaccinazione, un trauma fisico o il segno di Uhthoff siano responsabili di ricadute.
Varianti cliniche
In base al decorso clinico della malattia, si possono distinguere diverse tipologie di sclerosi multipla. Non è però possibile, alla prima manifestazione dei suoi sintomi o alla prima "recidiva", classificarla in una forma piuttosto che in un'altra. È altresì molto difficile capire come essa evolverà nel tempo. Il decorso clinico della sclerosi multipla varia da paziente a paziente e può mutare nel corso del tempo. In alcuni casi si manifesta una grave disabilità già dopo il primo attacco, in altri casi, dopo la prima "remissione", possono trascorrere dei decenni senza che si manifesti alcun sintomo.
Forma benigna
La sclerosi multipla in forma benigna è caratterizzata da una o due o più recidive con remissione completa. La diagnosi può essere effettuata solo dopo 10-15 anni dall'esordio dei primi sintomi. Questa forma ha per lo più un esordio di tipo sensorio, non è invalidante oppure in maniera lieve, anche se in alcuni casi può evolvere in una forma progressiva. Questa forma interessa meno del 10% dei casi.
Sindrome clinicamente isolata (CIS)
Si tratta di un singolo episodio di demielinizzazione, che solo in alcuni casi può essere l'inizio della sclerosi multipla.
Forma recidivante-remittente (SM-RR)

Nella maggior parte dei pazienti i segni e i sintomi tendono a comparire e a scomparire, soprattutto durante i primi anni dall'esordio. La comparsa dei sintomi viene definita "recidiva" o "poussées", con la quale si intende una situazione di fase attiva della sclerosi multipla; essa si manifesta con la comparsa di nuovi sintomi o con l'aggravarsi di quelli preesistenti.
La scomparsa completa o incompleta dei sintomi viene invece indicata con il termine di "remissione". A una recidiva, nella forma recidivante-remittente, segue un periodo di remissione. L'intervallo che intercorre tra due ricadute non è un dato costante, poiché può andare da alcune settimane ad alcuni anni. Nei primi tempi le ricadute sono seguite da una completa ripresa; tuttavia, col trascorrere del tempo, la regressione che segue alla ricaduta tende a farsi sempre meno completa. La forma recidivante-remittente è caratterizzata da assenza di progressione tra una ricaduta e l'altra.
Dopo 5-10 anni in media dal suo esordio e nell'85% dei casi, la forma recidivante-remittente può evolvere in una forma secondariamente progressiva, anche se ad oggi grazie a svariati trattamenti a base di immunosoppressori, bloccano questa evoluzione anche a lungo termine. Se trattata precocemente può essere che anche dopo un periodo di 40 anni la SM-RR non evolva mai in secondariamente progressiva.
Forma transizionale
La forma recidivante-remittente, in alcuni pazienti, dopo alcuni anni può entrare in una fase transizionale. In questo caso gli attacchi si ripetono a frequenza ravvicinata senza entrare, quasi mai, nello stato di quiescenza. L'intervallo che intercorre tra una ricaduta e l'altra è molto breve e solitamente gli attacchi tendono ad avere lo stesso bersaglio.
Questo stadio rappresenta la condizione più difficile e più impegnativa, poiché corrisponde a un peggioramento costante delle condizioni del paziente, che è ad alto rischio di sviluppare sclerosi multipla secondaria progressiva.
Forma secondariamente progressiva (SM-SP)
La forma secondariamente progressiva ha un andamento iniziale di tipo recidivante-remittente cui fa seguito una forma secondariamente progressiva che si presenta con o senza recidive superimposte e con possibili fasi di relativa remissione e stabilizzazione. Nel caso in cui si verifichino delle ricadute, i recuperi sono incompleti e si assiste ad una progressione dei deficit anche nei periodi che intercorrono tra una ricaduta e l'altra.
Riguarda circa il 30% delle persone affette da sclerosi multipla.
Forma primitivamente progressiva (SM-PP)
In alcuni casi la malattia esordisce sin dall'inizio con un andamento progressivo caratterizzato da possibili fasi di relativo miglioramento e stabilizzazione. Questa forma si verifica in circa il 10-15% dei casi.
Forma progressivo recidivante (SM-RP)
Questa forma è caratterizzata da un decorso progressivo fin dall'esordio, con recidive seguite o meno da recupero. Gli intervalli tra una ricaduta e l'altra sono caratterizzati da una continua progressione della malattia, a differenza della forma recidivante-remittente dove l'intervallo che intercorre tra due ricadute è privo di progressione.
Varianti rare
Trattasi di disturbi detti "borderline della sclerosi multipla". La forma più grave e rara di sclerosi multipla e di questo tipo di disturbi misti collegati ad essa è la sclerosi maligna di Marburg o sclerosi multipla fulminante acuta (chiamata anche sclerosi tumefattiva); esordisce con sintomi gravi (unisce i sintomi della malattia con quelli della neuromielite ottica, e di altri due malattie borderline, la sclerosi concentrica di Baló e la sclerosi mielinoclastica diffusa) che peggiorano velocemente e sono poco responsivi agli immunosoppressori classici, causando il decesso del paziente entro 2-3 anni, o comunque una grave e rapida disabilità.
Ridefinizione del decorso clinico della sclerosi multipla
Nel 2014 il "Comitato internazionale sulla sperimentazione clinica della SM", condotto dal professor Fred D. Lublin ha pubblicato sulla rivista Neurology un documento intitolato: Defining the clinical course of multiple sclerosis: the 2013 revision. Tale pubblicazione è una revisione e miglioramento dei "fenotipi" della malattia con cui dal 1996 si definiscono i diversi decorsi clinici della malattia: la forma a ricadute e remissioni (SM-RR) e le diverse forme progressive. Questa nuova classificazione dovrebbe rendere più chiara la comunicazione tra medici e pazienti, migliorare la progettazione, il reclutamento e la conduzione degli studi clinici. Tale ridefinizione integra le numerosi conoscenze raggiunte sia con studi epidemiologici che strumentali, soprattutto quelli di risonanza magnetica, in particolare tra i fenotipi riconosciuti dal presente lavoro vi è la forma CIS (sindrome clinicamente isolata) e la forma RIS (sindrome radiologicamente isolata), infine vengono introdotti due concetti di “attività” e “progressione” della disabilità. Questo percorso di riclassificazione dovrebbe condurre verso il miglioramento della personalizzazione delle scelte terapeutiche, per poter così arrivare a consigliare a ciascuna persona il farmaco più adatto nel momento più opportuno.
Diagnosi

La sclerosi multipla può essere difficile da diagnosticare in quanto i suoi segni e sintomi possono essere simili ad altre malattie. Le organizzazioni mediche hanno creato criteri diagnostici per facilitare e standardizzare il processo diagnostico soprattutto nelle prime fasi della malattia e tra questi, storicamente, i criteri di Poser e Schumacher hanno goduto di grande popolarità.
I criteri di McDonald si concentrano su una dimostrazione effettuata tramite dati clinici, di laboratorio e radiologici della diffusione delle lesioni della sclerosi multipla, nel tempo e nello spazio, per giungere a una diagnosi non invasiva. Tuttavia, alcuni studi hanno affermato che la diagnosi sicura di sclerosi multipla può essere fatta esclusivamente in sede autoptica oppure occasionalmente mediante biopsia, con la quale le lesioni tipiche della malattia possono essere rilevate attraverso tecniche istopatologiche.
I dati clinici, da soli, non possono essere sufficienti per una diagnosi. Gli strumenti più comunemente usati per la diagnosi sono l'imaging biomedico, l'analisi del liquido cerebrospinale e lo studio dei potenziali evocati. La risonanza magnetica del cervello e del midollo spinale mostra aree di demielinizzazione (lesioni o placche) e il gadolinio può essere somministrato per via endovenosa come mezzo di contrasto in dose doppia per evidenziare le placche attive e, per eliminazione, dimostrare l'esistenza di lesioni storiche non associate ai sintomi presenti al momento della valutazione. Le lesioni demielinizzanti, alla risonanza magnetica, appaiono come aree focali “brillanti”, più spesso di forma irregolare, ovoidale o rotondeggiante, a segnale iperintenso nelle sequenze pesate in T2 e principalmente distribuite attorno ai ventricoli laterali, nella sostanza bianca del tronco encefalico, del cervelletto e del midollo spinale. Tuttavia, il tradizionale esame a risonanza magnetica non ha sensibilità e specificità sufficienti per rivelare il vero grado delle alterazioni patologiche tipiche della sclerosi multipla. Nuove tecniche, quali la misurazione delle lesioni ipointense pesate in T1, l'imaging con tensore di diffusione, la spettroscopia di risonanza magnetica, l'imaging di suscettibilità magnetica, sono in fase di sperimentazione. La tomografia a emissione di positroni è in grado di rilevare le lesioni infiammatorie del midollo spinale, grazie al fluorodesossiglucosio usato come tracciante radioattivo.
L'analisi del liquido cerebrospinale, ottenuto tramite una puntura lombare, può fornire la prova di infiammazione cronica del sistema nervoso centrale. Il liquido cerebrospinale è testato per bande oligoclonali di IgG in elettroforesi e i marcatori dell'infiammazione si trovano nel 75-85% delle persone affette dalla malattia. Il sistema nervoso di una persona con sclerosi multipla risponde meno attivamente alla stimolazione del nervo ottico e dei nervi sensitivi, a causa della demielinizzazione di questi ultimi. La velocità di tali risposte cerebrali può essere valutata usando i potenziali evocati visivi e sensoriali.
Criteri diagnostici
I criteri di McDonald sono stati pubblicati nel 2001 e modificati nel 2005, nel 2010 e nel 2017. Evidenziano la ricerca della diffusione nel tempo e nello spazio delle lesioni.
| Manifestazioni cliniche | Elementi aggiuntivi per la diagnosi | |
|---|---|---|
| 2 o più attacchi | Evidenza clinica di 2 o più lesioni
o in alternativa evidenza clinica di una lesione insieme ad un'evidenza storica di un attacco precedente rilevato clinicamente in una zona diversa |
Nessuno. DIT e DIS non devono essere dimostrati da nessun altro esame. |
| 2 o più attacchi | Evidenza clinica di una lesione | DIS può essere dimostrato con uno dei seguenti criteri:
|
| 1 attacco | Evidenza clinica di 2 o più lesioni | DIT può essere dimostrato con uno dei seguenti criteri:
|
| 1 attacco | Evidenza clinica di una lesione | DIS dimostrato da uno dei seguenti criteri:
DIT dimostrato da uno dei seguenti criteri
|
| Progressione neurologica indicativa di sclerosi multipla (sclerosi multipla primariamente progressiva, SMPP) |
|
|
Diagnosi differenziale
La diagnosi differenziale della sclerosi multipla comprende una varietà di malattie. Oltre alle malattie infettive (in particolare la neurosifilide, la neuroborreliosi o l'infezione da HIV), altre patologie infiammatorie croniche (ad esempio connettivite indifferenziata e vasculiti) devono essere escluse per una diagnosi. Altre malattie demielinizzanti infiammatorie (ad esempio, la neuromielite ottica, la polineuropatia demielinizzante infiammatoria cronica e l'encefalomielite acuta disseminata) devono essere prese in considerazione. Malattie del metabolismo (come la leucodistrofia) possono portare a sintomi simili, così come una carenza di vitamina B12. Deve essere considerata anche la possibilità che i sintomi siano di natura psichiatrica. Uno studio del 2016 ha evidenziato diagnosi errate in 110 persone provenienti da quattro diversi centri clinici; il 22% dei casi erronei erano persone con emicrania, il 15% con fibromialgia, l'11% con disturbi psicogeni e il 6% neuromielite ottica.
Trattamento
Non esiste una cura definitiva per la sclerosi multipla. È difficile determinare gli effetti terapeutici di trattamenti sperimentali, trattandosi di una malattia caratterizzata per la maggior parte dei casi da remissioni spontanee. Tuttavia, i farmaci oggi impiegati sono in grado di influenzare positivamente il decorso della malattia e di ridurne l'attività, ma ancora non rappresentano una soluzione definitiva al problema. Gli obiettivi primari della terapia sono di impedire nuovi attacchi e di prevenire le disabilità. Come per qualsiasi trattamento medico, i farmaci utilizzati per la sclerosi multipla hanno diversi effetti collaterali. Alcuni pazienti seguono trattamenti alternativi, nonostante la mancanza di studi scientifici affidabili a sostegno.
Gestione degli attacchi acuti
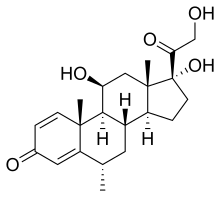
In passato, il trattamento principale della sclerosi multipla era rappresentato da farmaci antinfiammatori steroidei quali l'adrenocorticotropina (conosciuto come ACTH), il prednisone, il metilprednisolone, il prednisolone, il betametasone e il dexametasone. Studi hanno dimostrato come la somministrazione endovenosa di metilprednisolone abbia un'efficacia superiore rispetto alla somministrazione intravenosa di adrenocorticotropina.
Durante gli attacchi sintomatici, la somministrazione di alte dosi di corticosteroidi per via endovenosa, come il metilprednisolone, è la terapia di routine per le recidive acute della malattia in forma recidivante-remittente, in quanto ha dimostrato efficacia nel ridurre la gravità e la durata delle esacerbazioni. Alti dosaggi di metilprednisolone si sono dimostrati efficaci, inoltre, nel migliorare la spasticità nelle forme di sclerosi multipla progressiva. Anche se generalmente efficace nel breve termine per alleviare i sintomi, il trattamento con corticosteroidi non sembra avere un impatto significativo nel recupero a lungo termine. Le somministrazioni orali ed endovenose sembrano avere un'efficacia comparabile. Le conseguenze di attacchi gravi che non rispondono ai corticosteroidi possono essere trattate con la plasmaferesi.
Terapie modificanti la evoluzione della malattia
A primavera 2017, sono una decina i farmaci modificanti la malattia approvati dalle agenzie di controllo di diversi paesi, tra cui la European Medicines Agency e la Food and Drug Administration (FDA) statunitense.
I sette farmaci approvati sono l'interferone beta-1a, l'interferone beta-1b, il glatiramer acetato, il mitoxantrone (un immunosoppressore usato anche in chemioterapia), il natalizumab (un anticorpo monoclonale umanizzato immunomodulatore che impedisce la migrazione delle cellule T dal torrente circolatorio al sistema nervoso centrale), il fingolimod e il teriflunomide, rispettivamente il primo e il secondo farmaco a somministrazione orale a essere disponibili. Anche dimetilfumarato e cladribina vengono assunte per via orale. La maggior parte di questi farmaci sono approvati solo per la forma recidivante-remittente. Gli interferoni e il glatiramer acetato devono essere somministrati attraverso frequenti iniezioni: settimanalmente (ma tramite iniezione intra-muscolare) i primi, una volta al giorno il secondo. Diversamente, il natalizumab, il mitoxantrone, alemtuzumab, ocrelizumab vengono iniettati per infusione venosa.
| Nome | Nome commerciale | Pubblicazioni |
|---|---|---|
| Interferone beta-1a | Avonex®, Rebif® | |
| Interferone beta-1b | Betaferon®, Extavia® | |
| Glatiramer acetato | Copaxone® | |
| Natalizumab | Tysabri® | |
| Fingolimod | Gilenya® | |
| Mitoxantrone | Ralenova® | |
| Teriflunomide | Aubagio® | |
| Peginterferone | Plegridy® | |
| Dimetilfumarato | Tecfidera® | |
| Alemtuzumab | Lemtrada® | |
| Cladribina | Mavenclad® | |
| Ocrelizumab | Ocrevus® |
Tutti i farmaci sopra elencati, anche se con meccanismi diversi, risultano essere utili nel ridurre il numero di attacchi nella sclerosi multipla recidivante-remittente (SMRR) anche se con efficacia farmacologica diversa, inoltre gli studi sui loro effetti a lungo termine sono ancora limitati.
Il confronto tra gli immunomodulatori (tutti tranne il mitoxantrone) mostra che il più efficace è il natalizumab, sia in termini di riduzione del tasso di recidiva, sia per capacità di arrestare la progressione della disabilità. Il mitoxantrone può essere considerato il più efficace di tutti; tuttavia, non è generalmente considerato come una terapia a lungo termine e il suo uso è limitato da gravi effetti secondari. La prima presentazione clinica della SMRR è la sindrome clinicamente isolata (CIS). Il trattamento con interferoni durante un attacco iniziale può diminuire la probabilità che una persona sviluppi la sclerosi multipla di forma clinica.
Il trattamento della sclerosi multipla progressiva è più difficile rispetto alla sclerosi multipla recidivante-remittente. Il mitoxantrone ha mostrato effetti positivi nei pazienti con forme secondarie-progressive e progressive-recidivanti. Si è infatti dimostrato moderatamente efficace nel ridurre la progressione della malattia e la frequenza delle recidive in un breve periodo di follow-up. Nessun trattamento si è dimostrato in grado di modificare il decorso della sclerosi multipla primaria-progressiva. Sono state effettuate diverse ricerche sui possibili trattamenti specifici per questa forma, tra cui alcuni studi con interferone e mitoxantrone, un trial clinico di fase III con il glatiramer acetato e un'altra ricerca che vede l'utilizzo del riluzolo. Alcuni pazienti con sclerosi multipla primaria-progressiva sono stati inclusi in studi che impiegavano azatioprina,metotrexato,cladribina,immunoglobuline somministrate per via endovenosa, ciclofosfamide e prove di trapianto di cellule staminali ematopoietiche. Tuttavia, nessun trattamento provato ha dimostrato la capacità di modificare il decorso della malattia.
Come per molti trattamenti medici, questi farmaci presentano diversi effetti collaterali. Uno dei più comuni è l'irritazione sul sito di iniezione per i trattamenti con glatiramer e interferone. Nel corso del tempo, si può sviluppare una visibile depressione nel sito di iniezione, a causa della distruzione del tessuto adiposo locale, fenomeno noto come lipoatrofia. Gli interferoni producono sintomi simili a quelli dell'influenza. Alcune persone che assumono glatiramer sperimentano una reazione post-iniezione che si manifesta con vampate di calore, senso di costrizione toracica, cardiopalmo, mancanza di respiro e ansia, che solitamente dura meno di trenta minuti. Più pericolosi, ma molto meno comuni, possono essere danni al fegato causati dalla somministrazione di interferoni, cardiotossicità grave, sterilità e leucemia mieloide acuta da mitoxantrone; vi può essere un collegamento putativo tra il natalizumab e alcuni casi di leucoencefalopatia multifocale progressiva.
Antiossidanti

In letteratura medica esistono numerose pubblicazioni che descrivono il ruolo dell'ossidazione e perossidazione lipidica nell'evoluzione della sclerosi multipla. Ciò che ancora non è stato dimostrato è se un miglioramento dello stato antiossidante di pazienti con sclerosi multipla possa influenzare la progressione della malattia.
Gli antiossidanti comunemente impiegati comprendono il selenio e le vitamine A, C ed E. Altri componenti appartenenti alla categoria degli antiossidanti sono l'acido lipoico, l'inosina, l'acido urico, il coenzima Q-10.
Tuttavia, molti componenti antiossidanti attivano cellule immunitarie quali, in primo luogo, i linfociti T e i macrofagi. Tali cellule sono già eccessivamente attive nella malattia e la loro stimolazione potrebbe potenzialmente aggravarla. Secondo l'International Medical and Scientific Board (IMSB), vi è un'evidenza sperimentale e teorica per cui gli antiossidanti potrebbero avere significato terapeutico nella sclerosi multipla. D'altro canto non sono stati condotti studi clinici ben definiti che indichino se gli antiossidanti siano in realtà sicuri ed efficaci nella malattia.
Terapie sintomatiche
I trattamenti modificanti la malattia sono in grado di ridurre il tasso di progressione della malattia, ma non di arrestarla. Con la progressione della sclerosi multipla, la sua sintomatologia tende ad aumentare. La malattia è associata a una varietà di sintomi e deficit funzionali che si traducono in una serie di menomazioni e disabilità progressive. La gestione di questi deficit è quindi molto importante. Sia la terapia farmacologica che la neuroriabilitazione hanno dimostrato di poter alleviare alcuni sintomi, anche se non influenzano la progressione della malattia. Alcuni sintomi, come l'incontinenza urinaria e la spasticità, hanno una buona risposta ai farmaci, mentre la gestione di molti altri risulta più complessa. Le persone colpite da sclerosi multipla necessitano, inoltre, di una terapia rivolta alle eventuali malattie collaterali, alle infezioni delle vie urinarie e alle piaghe da decubito. Molto utili contro la spasticità degli arti si sono dimostrati i farmaci miorilassanti e la fisiochinesiterapia. Nell'ambito delle terapie sintomatiche, è possibile usare, a seconda del tipo di disturbi e della loro entità, farmaci per la spasticità, la fatica, le disfunzioni vescicali, i disturbi delle sensibilità e così via. Il farmaco di prima scelta nel trattamento della spasticità è il baclofen.
Per quanto riguarda le persone con deficit neurologici, si ritiene che un approccio multidisciplinare sia la chiave per migliorare la qualità della vita. Tuttavia, ci sono particolari difficoltà a specificare un "team centrale", poiché i pazienti affetti dalla condizione possono aver bisogno, a un certo punto, di assistenza da parte di quasi tutte le professioni sanitarie.
Storicamente, agli individui affetti da sclerosi multipla veniva sconsigliata la partecipazione all'attività fisica a causa di un peggioramento dei sintomi. Tuttavia, sotto la direzione di un fisioterapista, la partecipazione ad attività fisiche può essere considerata sicura e utile. La ricerca medica ha sostenuto il ruolo riabilitativo dell'attività fisica nel migliorare la forza muscolare, la mobilità, lo stato psichico e la funzionalità intestinale, condizionando positivamente la qualità della vita in generale. Tuttavia, si deve prestare attenzione all'eventuale surriscaldamento di un paziente durante lo svolgimento degli esercizi. I fisioterapisti hanno l'esperienza necessaria per prescrivere adeguati programmi di esercizi che sono adatti per l'individuo. L'equazione FITT (frequenza di esercizio, l'intensità di esercizio, tipo di esercizio e tempo di esercizio) viene in genere utilizzata per prescriverli. A seconda della persona, le attività possono comprendere esercizi di resistenza, grazie a camminate e al nuoto, ed esercizi di yoga, tai chi e altri. La pianificazione di un adeguato esercizio fisico deve essere attentamente effettuata per ogni paziente, in modo da tenere conto di tutte le controindicazioni e precauzioni. Vi sono alcune evidenze che le misure di raffreddamento sono efficaci nel consentire una maggiore intensità nell'esercizio fisico.
Cannabinoidi

Esistono numerose evidenze aneddotiche di pazienti affetti da sclerosi multipla che riferiscono un beneficio sintomatologico in seguito all'assunzione di cannabinoidi, soprattutto per quanto riguarda la spasticità e il dolore neuropatico.
Tali sostanze esercitano il loro effetto terapeutico attraverso la stimolazione dei recettori cannabinoidi (CB1 e CB2), la cui attivazione ha dimostrato, in modelli sperimentali, di avere un ruolo importante nel contrastare i processi infiammatori demielinizzanti.
In epoca recente, sono stati condotti numerosi studi clinici controllati, in doppio cieco, versus placebo per verificare l'efficacia dei cannabinoidi nella sclerosi multipla. Sono stati saggiati sia cannabinoidi sintetici, sia estratti naturali standardizzati, assumibili per via orale o oromucosale, sia cannabis grezza in forma di infiorescenze, assunta tramite inalazione o fumo.
I risultati di tali studi sono in parte contraddittori, ma nel complesso confermano l'efficacia dei cannabinoidi nel ridurre la spasticità e i sintomi a essa associati, con un buon profilo di sicurezza e tollerabilità. I risultati discordanti si spiegano con il fatto che la spasticità è un sintomo molto difficile da valutare attendibilmente e obiettivamente.
Una revisione di tutti gli studi pubblicati sino al 2012 ha portato gli autori alla conclusione che
|
«La somministrazione di cannabinoidi ha dimostrato di essere una opzione terapeutica ben tollerata per il trattamento della spasticità in pazienti affetti da SM che non rispondono soddisfacentemente ai farmaci antispastici tradizionali.» |

A seguito di tali evidenze, dal 2005 è disponibile nelle farmacie canadesi il Sativex, un estratto naturale a contenuto standardizzato di cannabinoidi (THC e CBD), registrato come farmaco sintomatico per il trattamento del dolore neuropatico nella sclerosi multipla. Negli anni successivi tale farmaco è stato autorizzato all'introduzione in commercio anche in diversi paesi europei (Regno Unito, Spagna, Germania, Danimarca) e procedure di registrazione sono in corso in altri paesi tra cui Italia, Svezia, Austria e Repubblica Ceca. Esistono inoltre specialità medicinali a base di infiorescenze di Cannabis sativa a contenuto standardizzato di principio attivo, tra cui il Bedrocan, disponibili presso le farmacie olandesi e importabili in altri paesi, tra cui l'Italia.
Gli effetti collaterali più frequenti, osservati in circa il 10% dei pazienti, sono stanchezza e vertigini, disturbi psichici e secchezza delle fauci. Non sono stati osservati effetti collaterali importanti sulle funzioni cognitive, con una tossicità complessiva modesta. Gli effetti collaterali in genere si riducono dopo la prima settimana di terapia.
Allo stato attuale il trattamento con cannabinoidi è pertanto raccomandato, come terapia di seconda linea, per il trattamento della spasticità e del dolore neuropatico, nei pazienti che abbiano sperimentato senza successo i trattamenti convenzionali.
Vitamina D
La vitamina D, specialmente nella sua forma D3, il colecalciferolo, potrebbe trovare applicazione nel trattamento della sclerosi multipla a causa degli effetti immunomodulatori che ha nei confronti delle cellule T cronicamente attivate.
Mentre bassi livelli di vitamina D sono correlati con un più alto rischio di contrarre la sclerosi multipla e in forma più grave, elevati livelli parrebbero associati a un minor numero di ricadute, un minor numero di nuove lesioni e a condizioni cliniche e di movimento migliori. Uno studio del 2012 ha rilevato che, per ogni aumento di 10 ng/ml di vitamina D nel sangue, il rischio di nuove lesioni diminuisce del 15% e il rischio di ricaduta del 32%.
Terapie alternative
Molti pazienti affetti da sclerosi multipla utilizzano la medicina complementare e alternativa. A seconda dei trattamenti, l'evidenza scientifica sulla loro efficacia è debole o assente. Esempi possono essere il mantenimento di un dato tipo di regime dietetico, l'uso di prodotti di erboristeria, l'ossigenoterapia iperbarica e l'auto infezione con il Necator americanus, un parassita (generalmente conosciuta come la terapia da elmintiasi).
Prognosi

nessun dato
<13
13–16
16–19
19–22
22–25
25–28
28–31
31–34
34–37
37–40
40–43
>43
Per un paziente affetto dal sclerosi multipla, la prognosi dipende dal sottotipo della malattia, dal sesso, dall'età, dai sintomi iniziali e dal grado di disabilità raggiunto. Di sclerosi multipla non si muore, salvo alcune rare eccezioni (casi rapidamente progressivi, forma maligna). La malattia evolve e avanza per più decenni e la media degli anni che passano dalla comparsa dei sintomi alla morte è 30. Tuttavia, una statistica retrospettiva ha evidenziato come la sopravvivenza a 25 anni sia circa l'85% di quella attesa.
Il sesso femminile, il sottotipo recidivante-remittente, esordio con neurite ottica o sintomi sensoriali, rari attacchi nei primi anni, giovane età nelle prime fasi di insorgenza e periodi lunghi tra un attacco e l'altro, sono caratteristiche associate a un decorso migliore. Hanno una prognosi più sfavorevole le forme a esordio tardivo, caratterizzate da molti sintomi diversi che riguardano soprattutto le funzioni cerebellari e motorie.
L'aspettativa di vita delle persone con sclerosi multipla è da 5 a 10 anni inferiore a quella delle persone non affette. Meno della metà (quasi il 40%) dei pazienti raggiunge la settima decade di vita. Tuttavia, due terzi dei decessi sono direttamente correlati alle conseguenze della malattia. I tassi di suicidio sono maggiori rispetto a quelli relativi alla popolazione sana, mentre le infezioni e le complicanze sono particolarmente pericolose. Uno studio del 2017 ha invece evidenziato un rischio standardizzato di mortalità simile tra pazienti con sclerosi multipla e quello della popolazione generale.
Anche se la maggior parte delle persone perde la capacità di camminare prima della morte, il 90% è ancora in grado di deambulare indipendentemente a 10 anni dall'esordio e il 75% a 15 anni.
Nei soggetti con elevato grado di disabilità sono frequenti le infezioni delle vie urinarie e quelle ricorrenti dell'apparato respiratorio, spesso dovute a polmonite ab ingestis, che in rari casi possono anche essere causa di decesso. Possono inoltre svilupparsi piaghe da decubito dovute all'allettamento.
Stato della ricerca
Terapie

La ricerca riguardo ai trattamenti per la sclerosi multipla comprende anche gli studi sulla patogenesi della malattia e la sua eterogeneità, allo scopo di mettere a punto cure più efficaci, convenienti e meglio tollerabili per i pazienti, nonché la sperimentazione di terapie valide per i sottotipi progressivi, per le strategie di neuroprotezione e per il trattamento dei sintomi. Vi sono un certo numero di possibili trattamenti, in fase di verifica, che auspicano di poter limitare gli attacchi o di migliorare la funzionalità neurologica. Per la forma recidivante-remittente, i farmaci che hanno dimostrato, in fase 2, risultati promettenti, includono: alemtuzumab, daclizumab, rituximab, dirucotide, BHT-3009, cladribina, dimetilfumarato, estriolo, laquinimod, interferone PEGilato-β-1a,minociclina, statine, temsirolimus e teriflunomide.
Nel 2010, un comitato di approvazione della Food and Drug Administration (FDA) ha raccomandato l'uso del Fingolimod per il trattamento degli attacchi di sclerosi multipla, e il 22 settembre 2010, il fingolimod è diventato il primo farmaco orale approvato dalla FDA al fine di ridurre le recidive e la disabilità in pazienti che presentano forme recidivanti di sclerosi multipla. Gli studi clinici riguardo al fingolimod hanno dimostrato, tuttavia, effetti collaterali, tra cui malattie cardiovascolari, edema maculare, infezioni, tossicità epatica e sviluppo di tumori maligni.
È stato considerato l'utilizzo degli analoghi della vitamina D nella prevenzione e gestione dei casi recidivanti, soprattutto dato il suo possibile ruolo nella patogenesi della malattia.
Non vi è evidenza certa di benefici forniti dalla somministrazione di naltrexone a basso dosaggio, un farmaco semisintetico antagonista puro degli oppioidi. Al 2012, sono stati pubblicati i risultati di un unico studio pilota dell'uso del farmaco nei casi di sclerosi multipla progressiva primaria. Esistono dati a sostegno dell'impiego di bassi dosaggi di naltrexone (Antaxone) nel trattamento della sclerosi multipla e il naltrexone sembra non solo prevenire le recidive di sclerosi multipla, ma ridurrebbe anche la progressione della malattia.
Biomarcatori della malattia
La presentazione clinica variabile della sclerosi multipla e la mancanza di test diagnostici di laboratorio certi possono portare a ritardi nella diagnosi e all'impossibilità di prevedere una prognosi. Nuovi metodi diagnostici sono oggetto di studi. Questi includono test con anticorpi anti-mielina, l'analisi dell'espressione genica tramite microarray e studi sul siero e sul liquido cerebrospinale. Tuttavia nessuno di questi studi ha dato risultati positivi e affidabili.
Al 2012, non vi sono indagini di laboratorio disponibili che possono predire una prognosi. Tuttavia, diversi approcci promettenti sono stati proposti. Le indagini sulla previsione dell'evoluzione si sono concentrate sulle attività di monitoraggio della malattia. I biomarcatori dell'attivazione della malattia comprendono l'interleuchina 6, l'ossido nitrico e l'ossido nitrico sintasi, l'osteopontina e la fetuina-A. D'altra parte, poiché la progressione della malattia è il risultato di una neurodegenerazione, il ruolo delle proteine indicative della perdita neuronale, assonale e gliale come i neurofilamenti, la proteina tau e l'N-acetilaspartato, sono sotto studio.
Un campo di studio determinante è la ricerca di biomarcatori che distinguono tra i farmaci responder e non responder.
Insufficienza venosa cronica cerebrospinale
Nel 2008, il chirurgo italiano Paolo Zamboni ha osservato che la sclerosi multipla comporta un processo vascolare della malattia, riferendosi a esso come insufficienza venosa cronica cerebrospinale (CCSVI, CCVI), in cui le vene del cervello sono costrette. Zamboni riscontrò la condizione nella maggior parte delle persone con sclerosi multipla, e dopo aver eseguito una procedura chirurgica per correggere il problema ha affermato che il 73% dei pazienti aveva ottenuto miglioramenti. Alcuni dubbi sono stati sollevati, in quanto la ricerca di Zamboni non era controllata e altri studi avevano presentato risultati contraddittori. Ciò ha creato una serie di obiezioni all'ipotesi della condizione come fattore causale della sclerosi multipla. La comunità scientifica neurologica raccomanda pertanto di non utilizzare il trattamento proposto, a meno che la sua efficacia non venga nel frattempo confermata da studi controllati, la necessità dei quali è stata riconosciuta dagli organi scientifici impegnati nella ricerca sulla sclerosi multipla.
Un congresso scientifico internazionale, presso l'ECTRIMS (European Committee for Treatment And Research in Multiple Sclerosis) del 2010, è giunto alla conclusione che, allo stato delle ricerche oggi disponibili, la CCSVI non sarebbe la causa della sclerosi multipla. Tale consenso è stato confermato presso l'ECTRIMS 2012 dall'ampio studio scientifico italiano CoSMo del 2012, in doppio cieco e con 1767 casi, finalizzato specificatamente a verificare l'ipotesi di un eventuale ruolo causale della CCSVI nella SM. Lo studio ha dimostrato che la CCSVI non è la causa della sclerosi multipla: il 97% dei malati, così come il 98% dei soggetti sani, non mostra infatti segni di CCSVI, che non può quindi essere il fattore causale della patologia.
Il 18 novembre 2017 sulla rivista Jama Neurology sono stati pubblicati i risultati dello studio Brave Dreams, studio randomizzato multicentrico per la valutazione dell'efficacia e sicurezza dell'intervento di disostruzione delle vene extracraniche nel trattamento della sclerosi multipla, promosso dall’Azienda Ospedaliero-Universitaria di Ferrara. I risultati dello studio hanno confermato l’inefficacia del trattamento per la sclerosi multipla e come comunicato dall’Azienda Ospedaliero-Universitaria di Ferrara, che ha promosso la ricerca, Brave Dreams ha dimostrato che l’intervento di angioplastica venosa non ha alcun effetto sulla disabilità rispetto ad un intervento simulato.
Bibliografia
- Mario Raso, Trattato di anatomia patologica clinica, Volume 3, Piccin, 1986, ISBN 978-88-299-0409-9.
- Giorgio Macchi, Malattie del Sistema Nervoso, 2ª ed., Piccin, 2005, ISBN 978-88-299-1739-6.
- Nicola Canal, Angelo Ghezzi, Mauro Zaffaroni, Sclerosi multipla, 2ª ed., Elsevier, 2011, ISBN 978-88-214-3235-4.
- Ugo Nocentini, Sarah Di Vincenzo, La riabilitazione dei disturbi cognitivi nella sclerosi multipla, Springer, 2006, ISBN 978-88-470-0596-9.
- Ugo Nocentini, Carlo Caltagirone, Gioacchino Tedeschi, I disturbi neuropsichiatrici nella sclerosi multipla, Springer, 2011, ISBN 978-88-470-1710-8.
- Thomas C. King, Patologia, Elsevier srl, 2008, ISBN 978-88-214-3019-0.
- Cannabinoidi e sclerosi multipla - Dossier scientifico, Associazione Italiana Sclerosi Multipla. URL consultato il 9 novembre 2012.
Voci correlate
- Adrenoleucodistrofia
- Concetto Bobath
- Dieta Swank (lo studio seguì per 30 anni pazienti affetti da sclerosi multipla)
- Encefalomielite acuta disseminata
- Malattie autoimmuni
- Mielina
- Mielinizzazione
- Associazione Italiana Sclerosi Multipla
- Sonografia transcranica
- Sclerosi concentrica di Baló
- Sclerosi maligna di Marburg
Altri progetti
Altri progetti
-
 Wikimedia Commons contiene immagini o altri file su sclerosi multipla
Wikimedia Commons contiene immagini o altri file su sclerosi multipla
Collegamenti esterni
- (EN) Sclerosi multipla, su Enciclopedia Britannica, Encyclopædia Britannica, Inc.
- (EN, FR) Sclerosi multipla, su Enciclopedia canadese.
- Sclerosi Multipla, su epicentro.iss.it.
- Associazione Italiana Sclerosi Multipla, su aism.it.
- Lega Italiana Sclerosi Multipla, su lism.it.
- Società svizzera sclerosi multipla, su sclerosi-multipla.ch.
- Multiple Sclerosis International Federation, su msif.org.
|
Classificazione e risorse esterne (EN) |
ICD-9-CM: 340; ICD-10-CM: G35; OMIM: 612594, 612596 e 612595; MeSH: D009103; DiseasesDB: 8412;
MedlinePlus: 000737;eMedicine: 1146199, 1214270 e 342254;GeneReviews: Sclerosi multipla panoramica; |
| Controllo di autorità | Thesaurus BNCF 25174 · LCCN (EN) sh85088374 · GND (DE) 4040693-3 · BNF (FR) cb119384088 (data) · J9U (EN, HE) 987007550961205171 · NDL (EN, JA) 00572494 |
|---|